分享一个消化道病理中极易踩坑的经典鉴别诊断。当我们在十二指肠活检标本中看到“绒毛变钝或萎缩”时,诊断思维往往会过早地滑向“乳糜泻”。但下面这个病例告诉我们:并非所有平坦的黏膜都是乳糜泻。
📝 【病例回顾】
- 患者: 40岁男性,因消化不良等非特异性上消化道症状就诊。
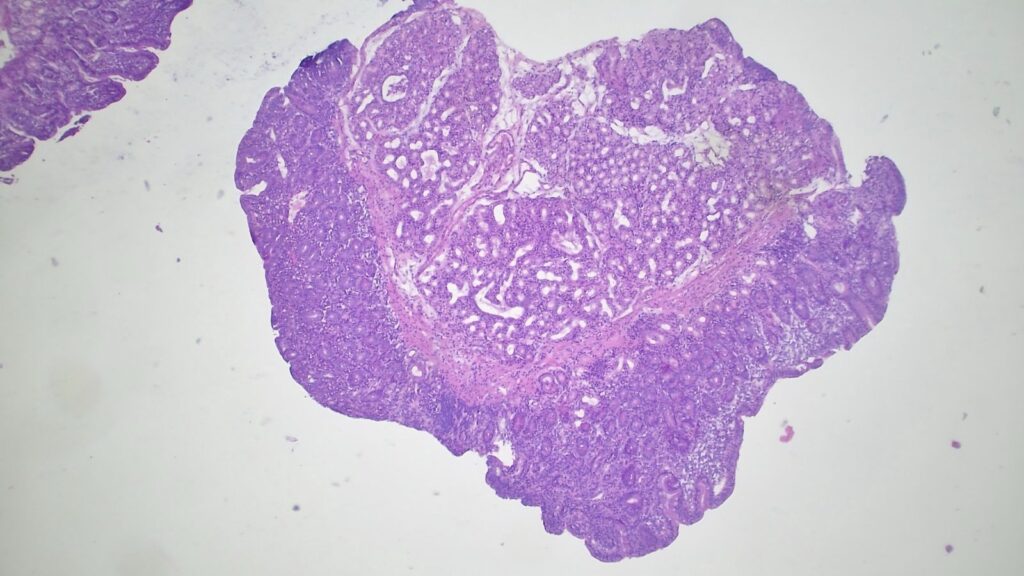
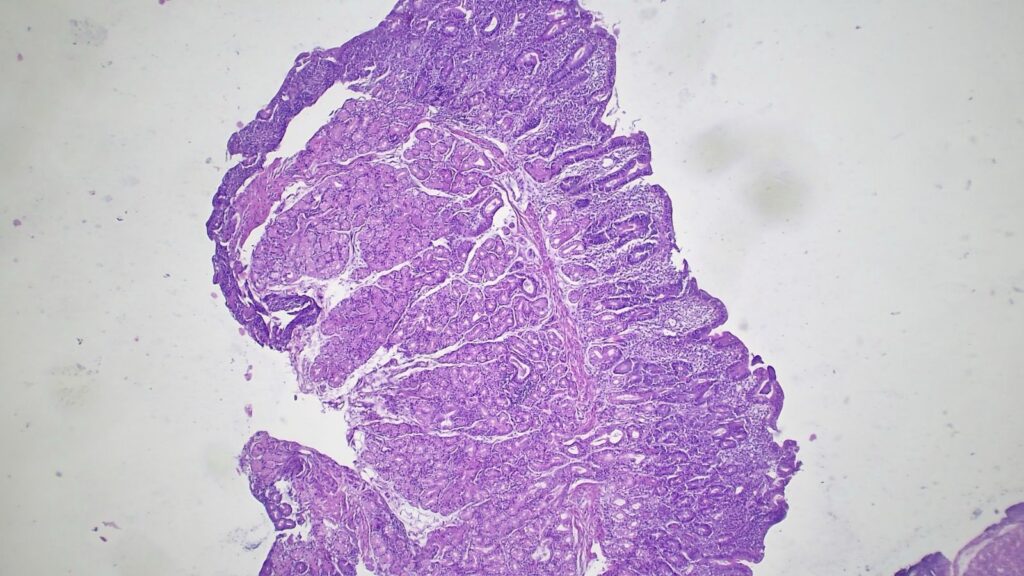
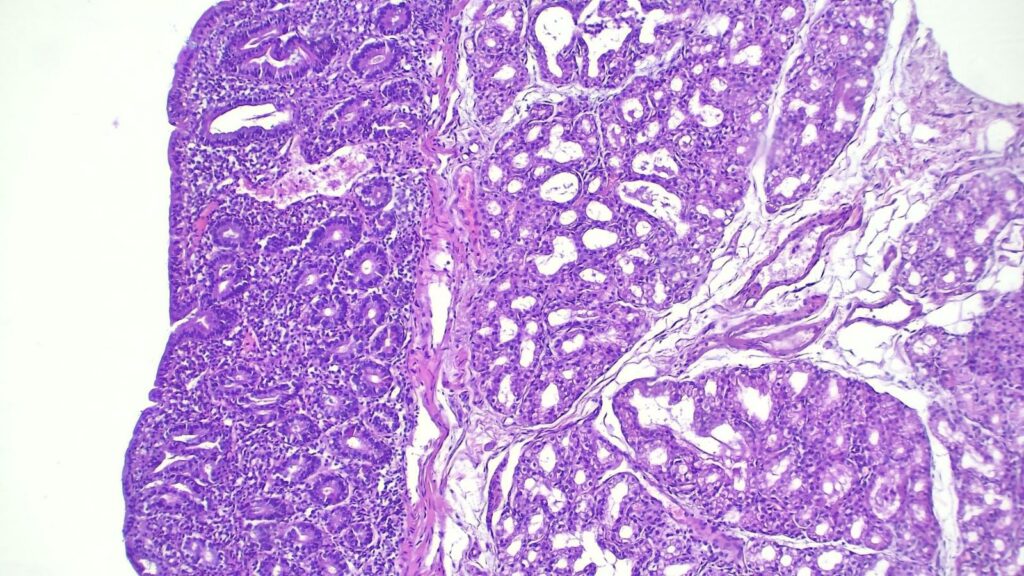
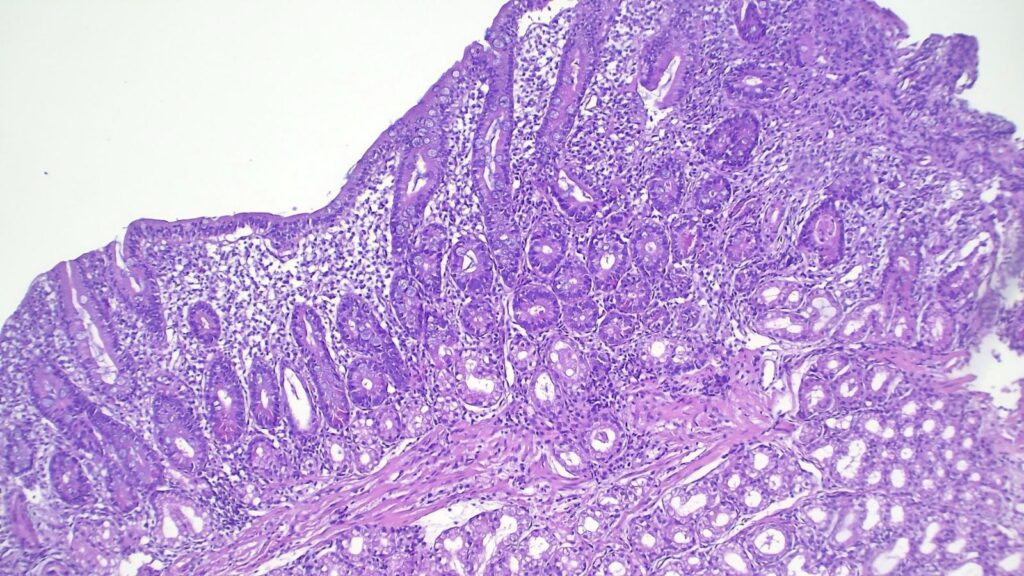
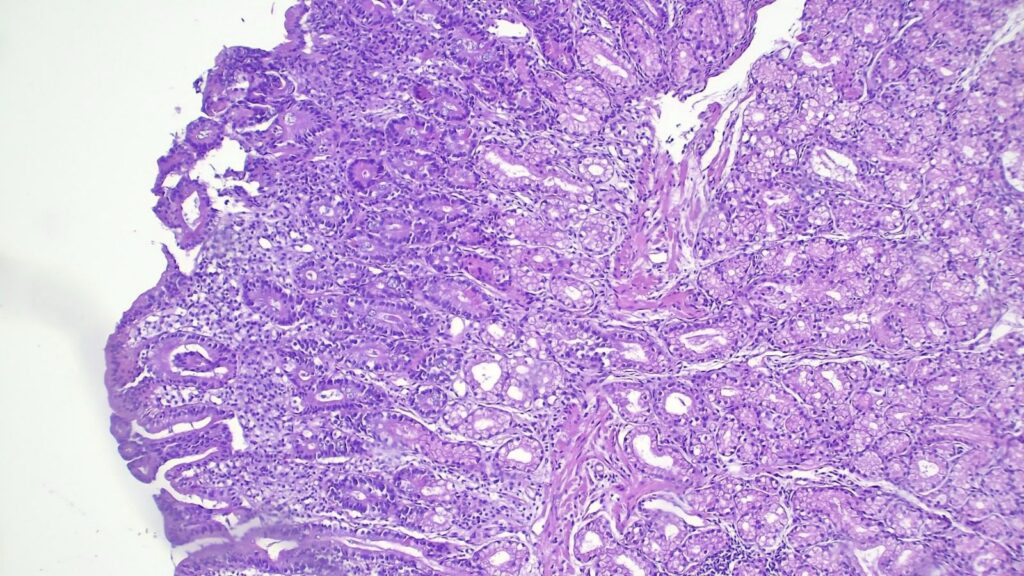
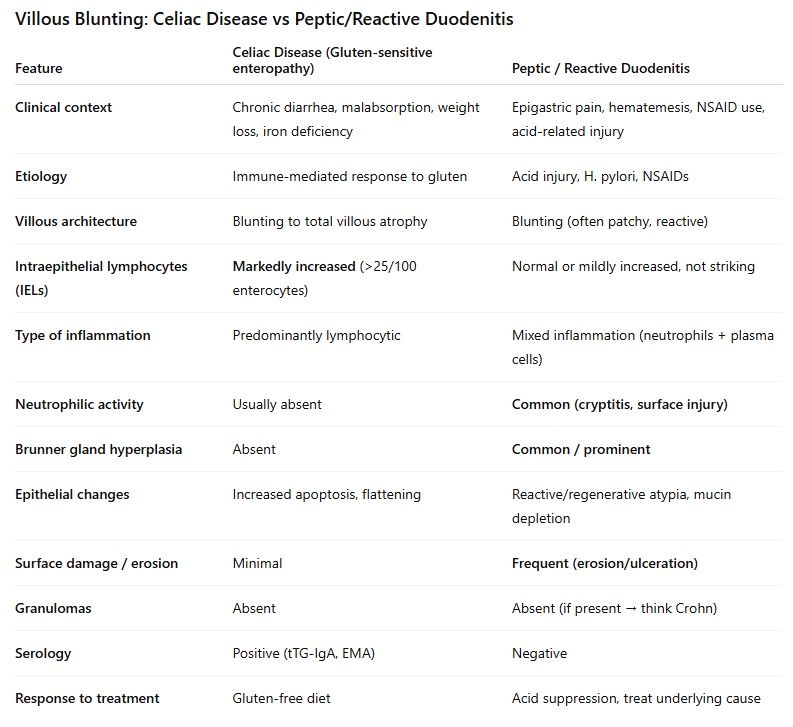
- 初步镜下所见: 低倍镜下,十二指肠黏膜显示几乎完全的绒毛结构丧失(绒毛变钝/萎缩)。
- 初步疑诊: 高度怀疑乳糜泻,并送危急会诊。
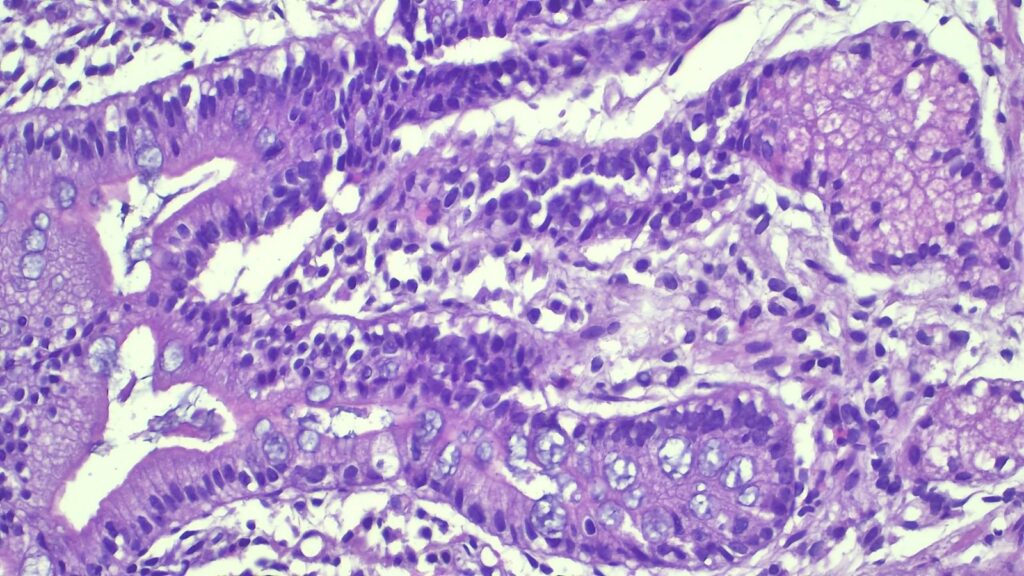
🔬 【病理反转与真相】 高倍镜下的仔细观察,讲述了一个完全不同的故事:
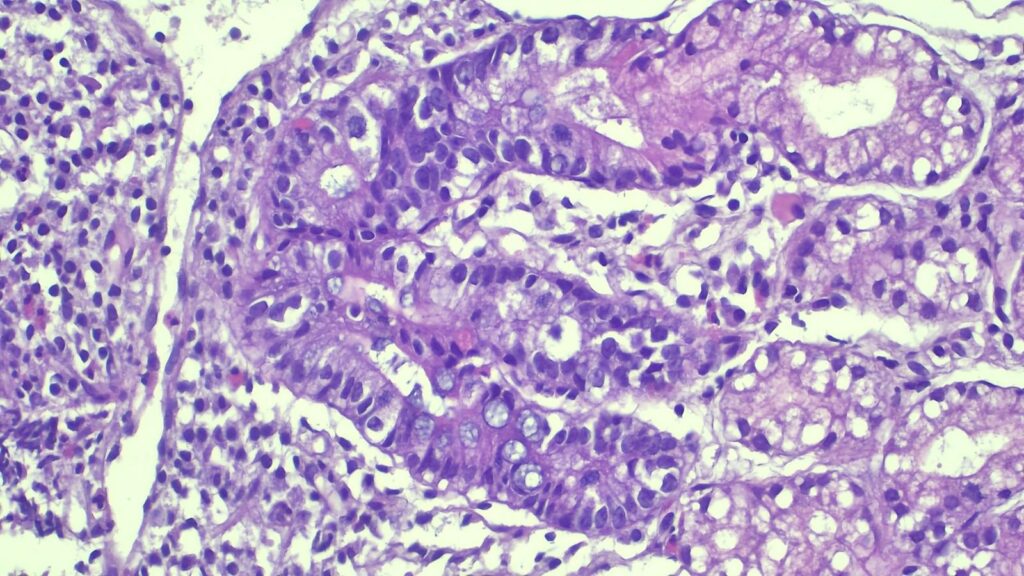
- 存在密集的混合性炎症浸润,并伴有明显的中性粒细胞活动;
- 伴有反应性上皮改变和黏液消耗;
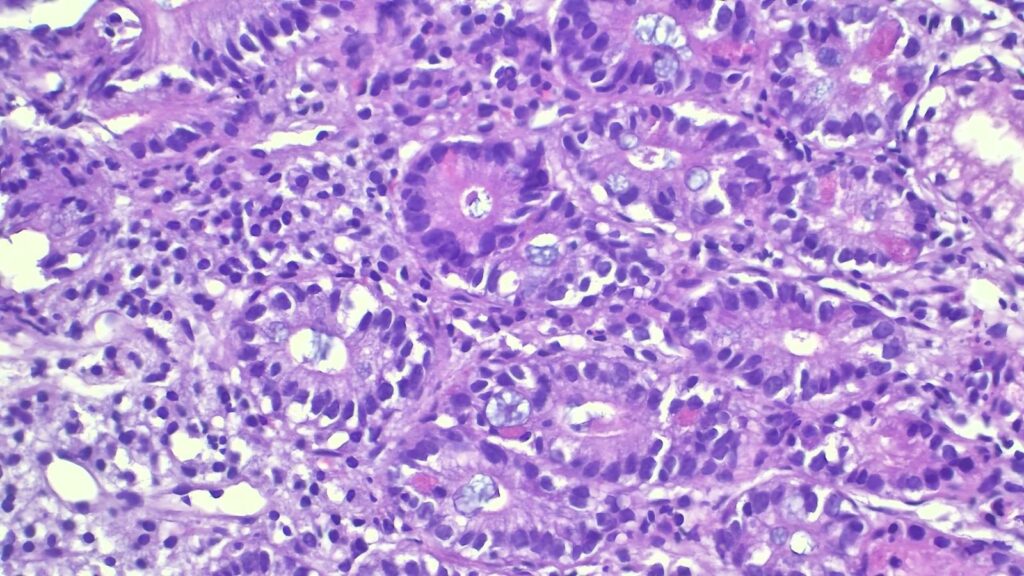
- 关键阴性发现: 上皮内淋巴细胞(IELs)并没有显著增加,无肉芽肿或异型增生;
- 关键阳性发现: 显著的 Brunner 腺(十二指肠腺)增生,强烈提示慢性损伤模式。
最终诊断:消化性(反应性)十二指肠炎。
💡 【Clinical Pearls / 临床启示】 这个病例凸显了一个重要的诊断陷阱:绒毛变钝只是一种形态学模式,而不是最终诊断。 在给患者贴上“乳糜泻”标签之前,病理医生必须严格评估以下几点:
- 上皮内淋巴细胞(IELs)的增多程度;
- 炎症浸润的类型(淋巴细胞性 vs. 混合性/中性粒细胞性);
- 伴随特征(如 Brunner 腺增生);
- 临床背景(是否有胃酸相关症状或 NSAIDs 用药史)。
⚠️ 误诊的代价: 仅仅基于绒毛结构改变就过度诊断乳糜泻,会导致患者终身承受不必要的无麸质饮食限制和巨大的心理焦虑。有时候,黏膜平坦仅仅反映了严重的损伤,只要解决潜在病因(如抑酸治疗),它是完全可逆的。