【摘要】 45岁女性慢性肛瘘患者,皮下异常位置出现腺体增生,临床高度怀疑高分化腺癌。海外资深病理专家通过对形态学细节的精准把控与免疫组化分析,最终“翻案”确诊为良性肛腺嵌顿。提示:慢性炎症导致的腺体异位极具欺骗性,需警惕过度诊断。
【编者按】 近期,海外资深解剖与临床病理学专家 Dr. Ibrahim Mansoor 分享了一则极具代表性的“病理诊断陷阱(Diagnostic Pitfall)”。该病例展示了慢性肛瘘中异位腺体增生如何完美“伪装”成恶性肿瘤。这篇硬核笔记在海外病理圈引发了大量转发与共鸣。特此编译,供国内病理科及肛肠外科同道交流。
【临床背景:虚惊一场的“高分化腺癌”】 患者: 45岁女性,患有长期慢性肛瘘。 送检疑点: 组织学切片显示,在皮下异常位置出现了一个圆形的腺体增生灶。 考虑到病变的位置和形态,首诊团队和患者都极度恐慌,高度怀疑这可能是在瘘管内继发的高分化腺癌(Well-differentiated adenocarcinoma)。
这真的是癌吗?让我们把目光转向显微镜下。
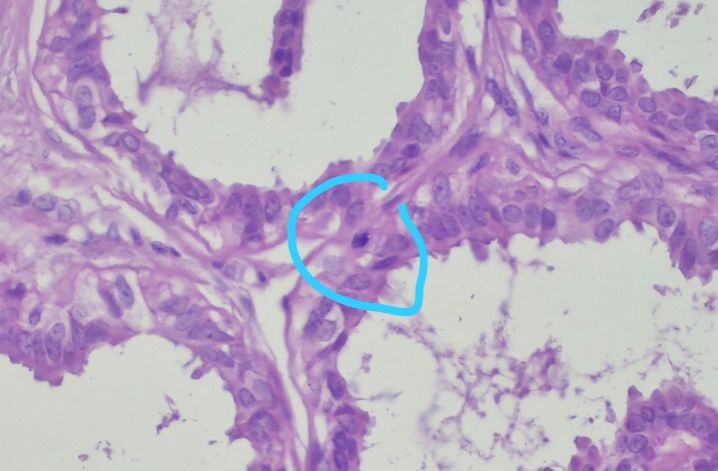
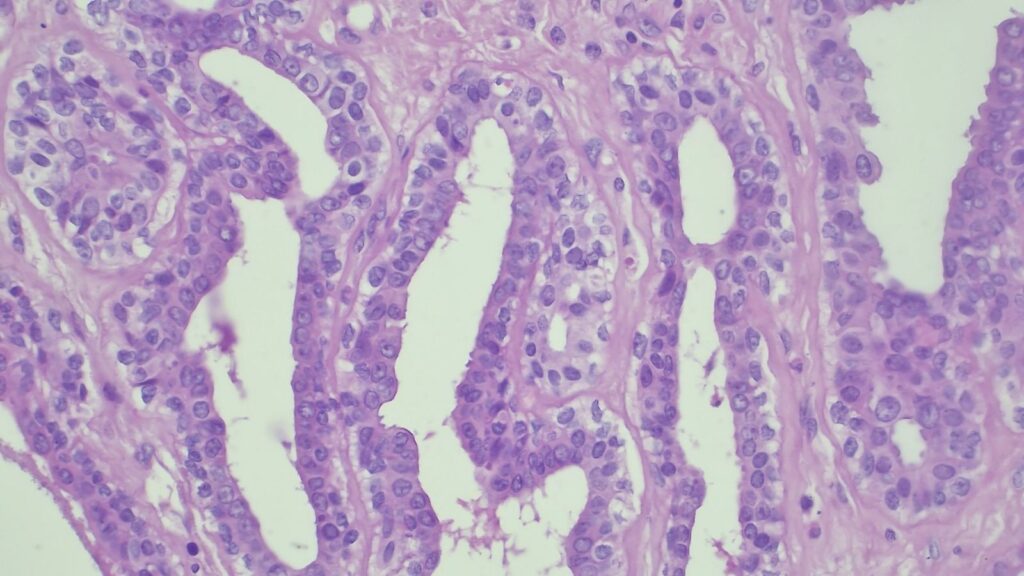
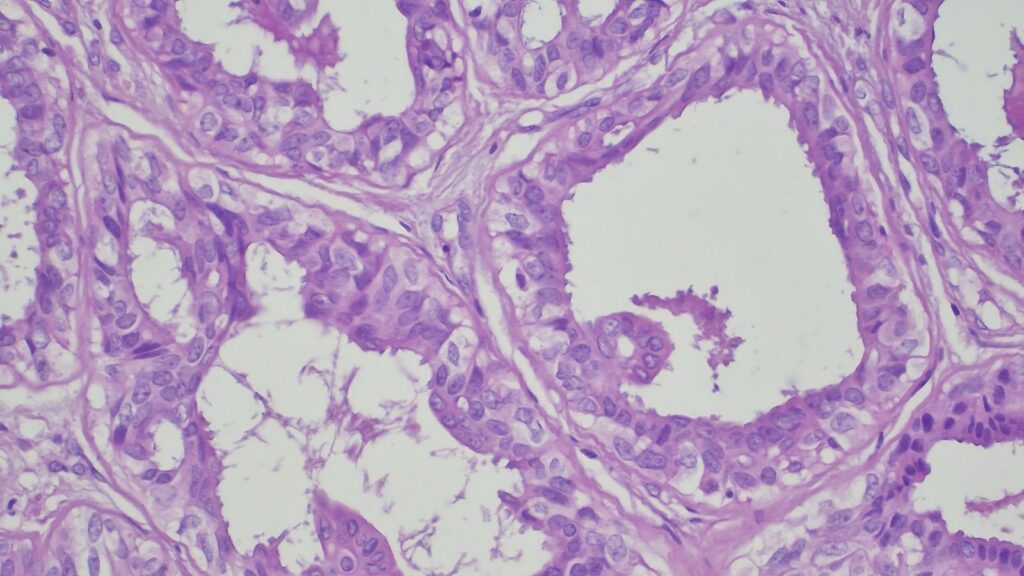
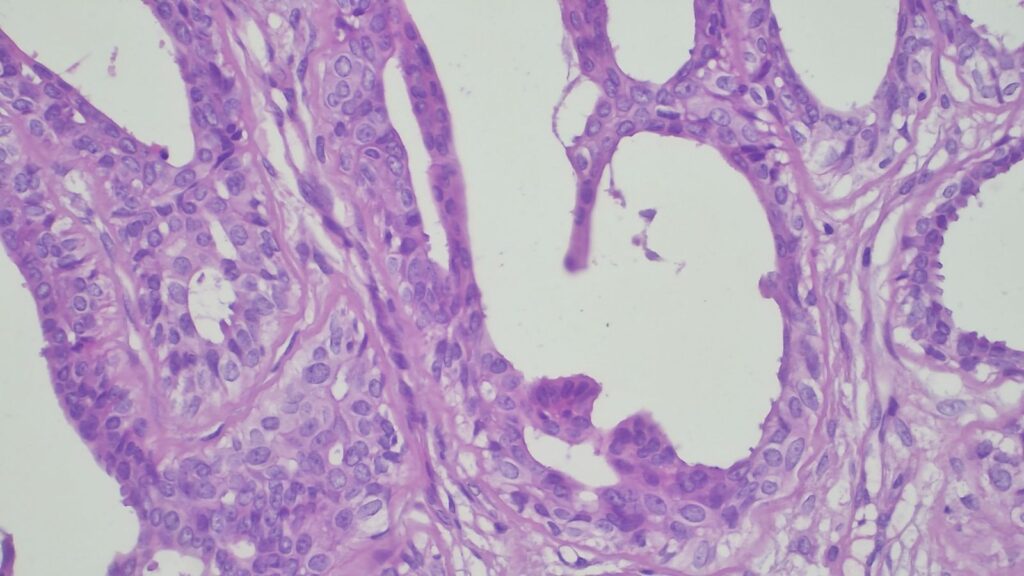
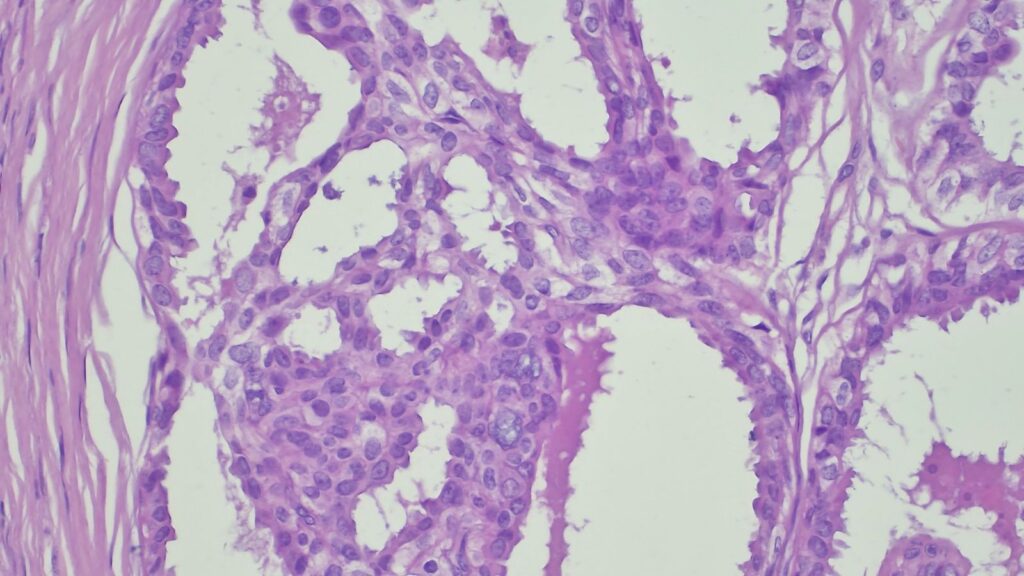
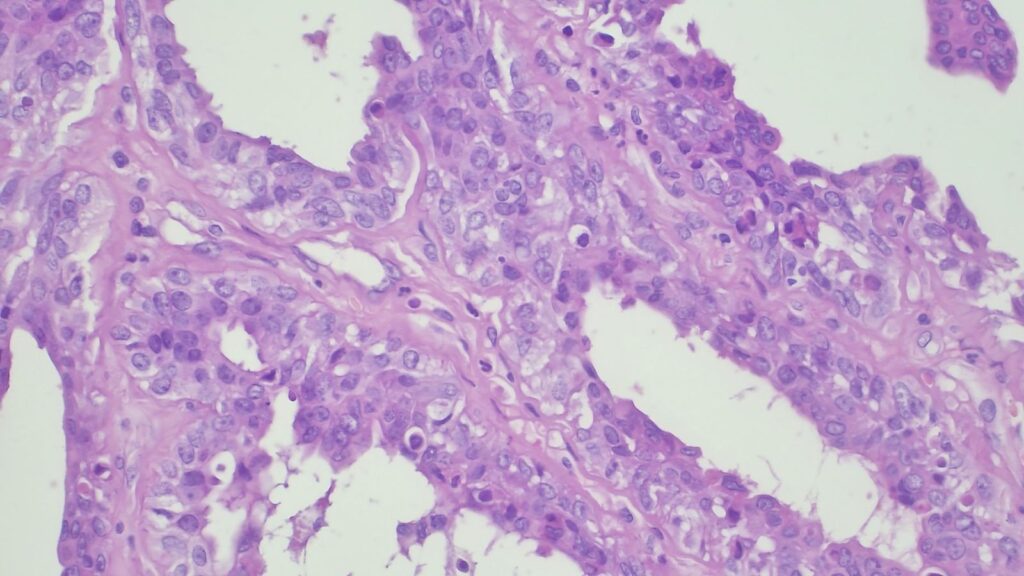
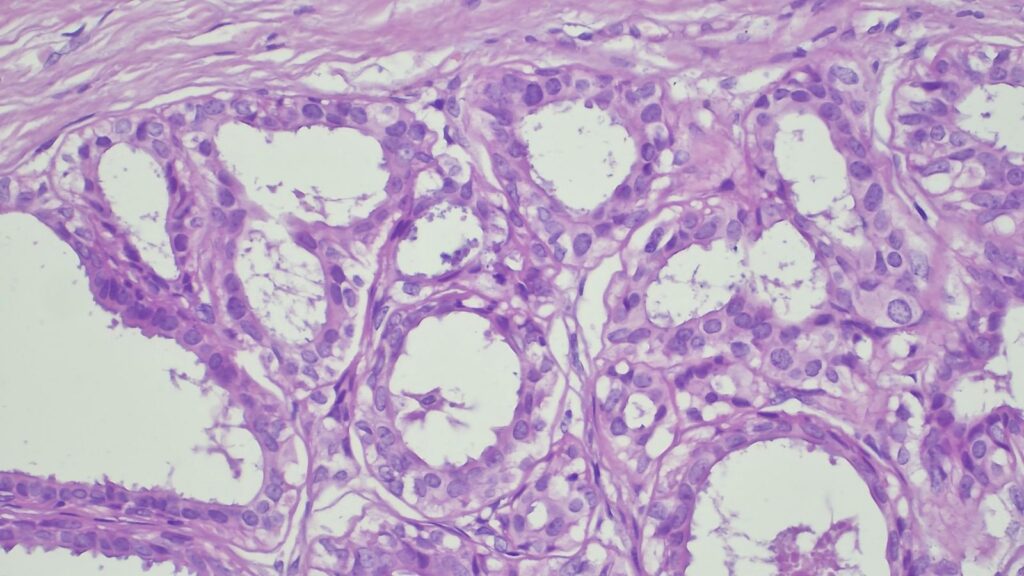
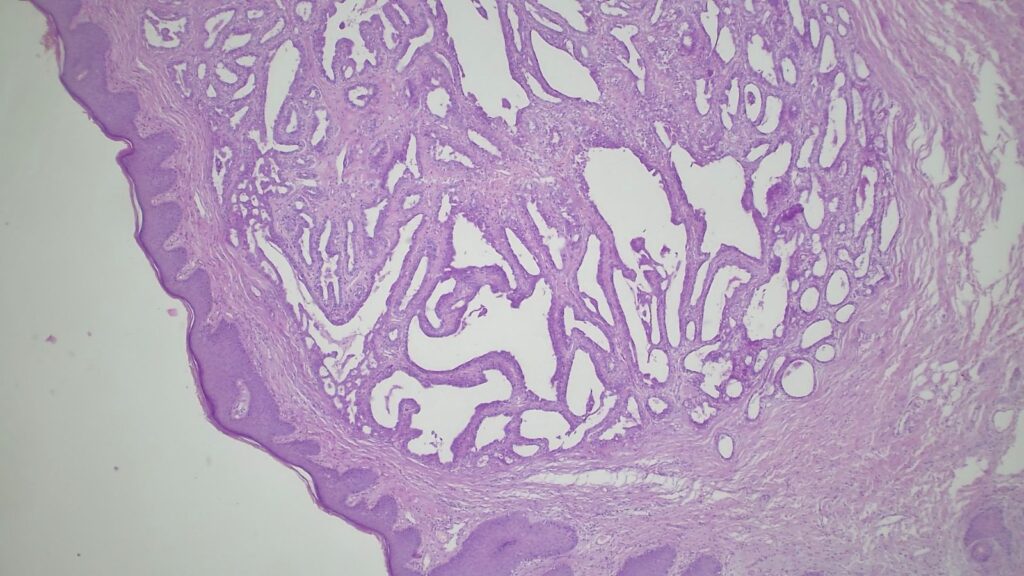
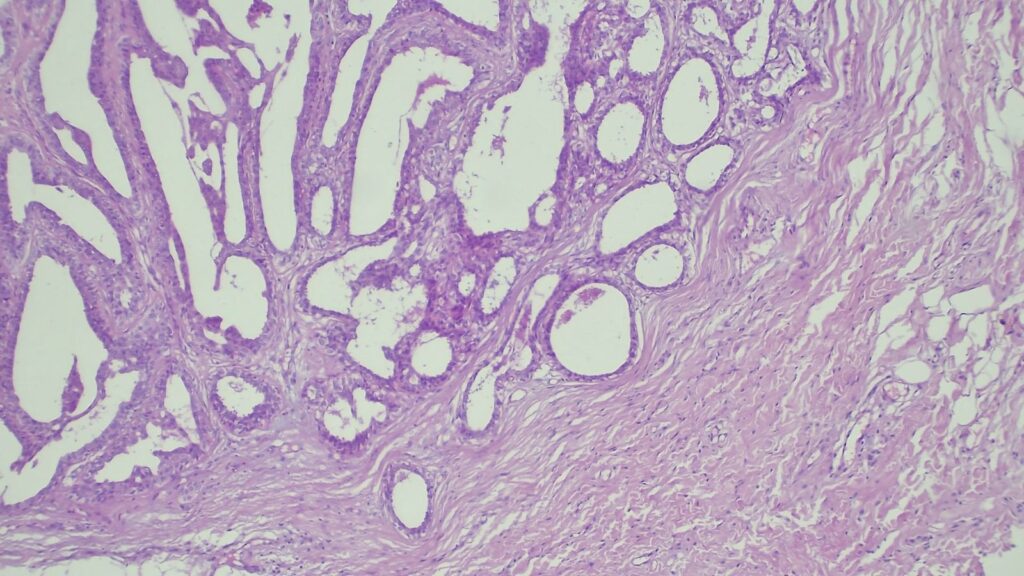
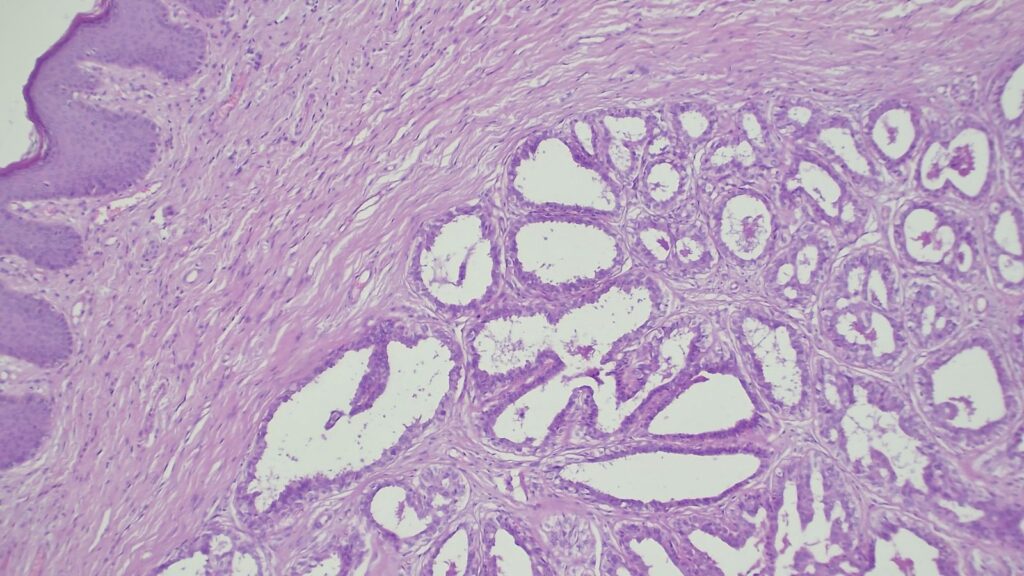
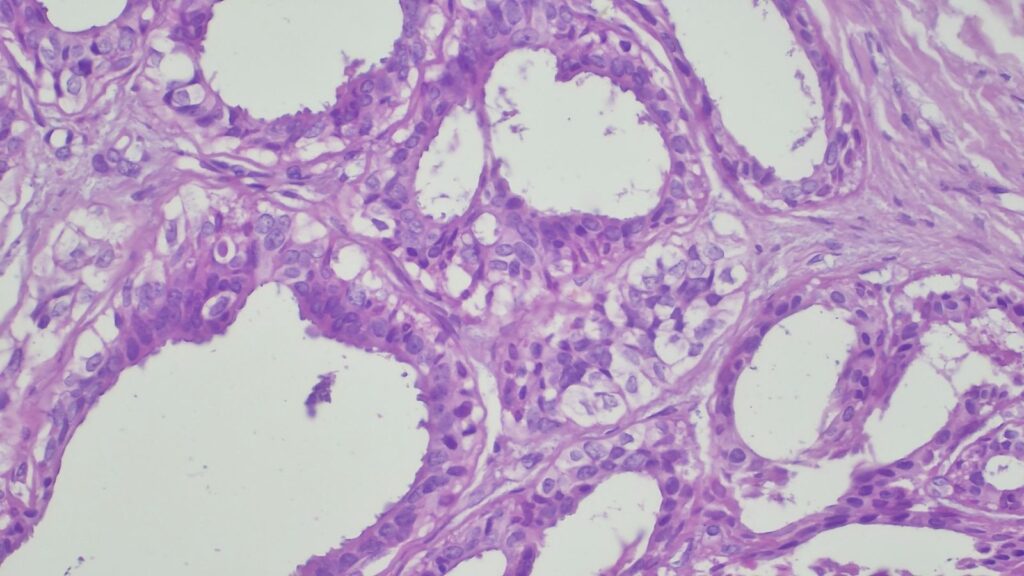
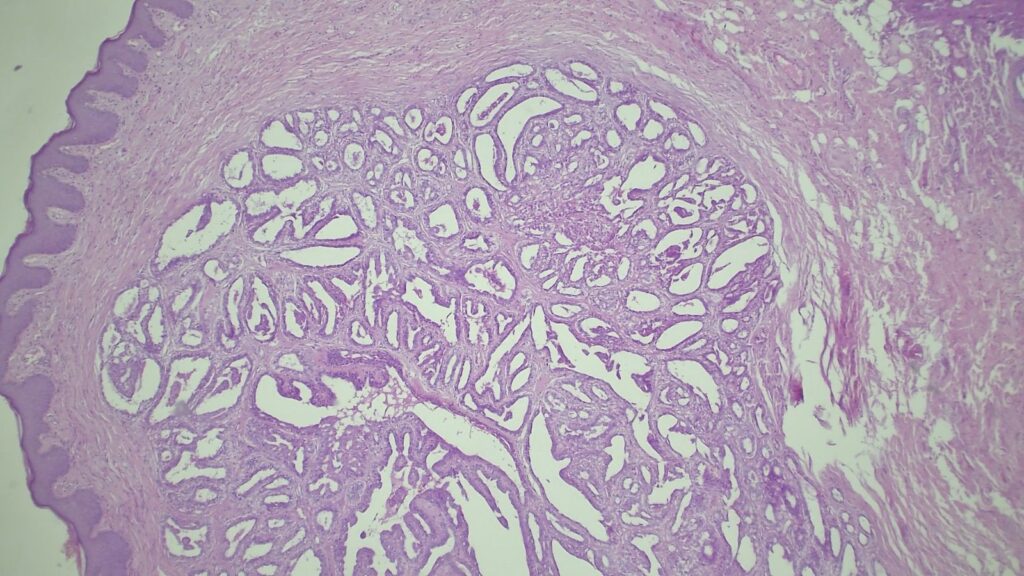
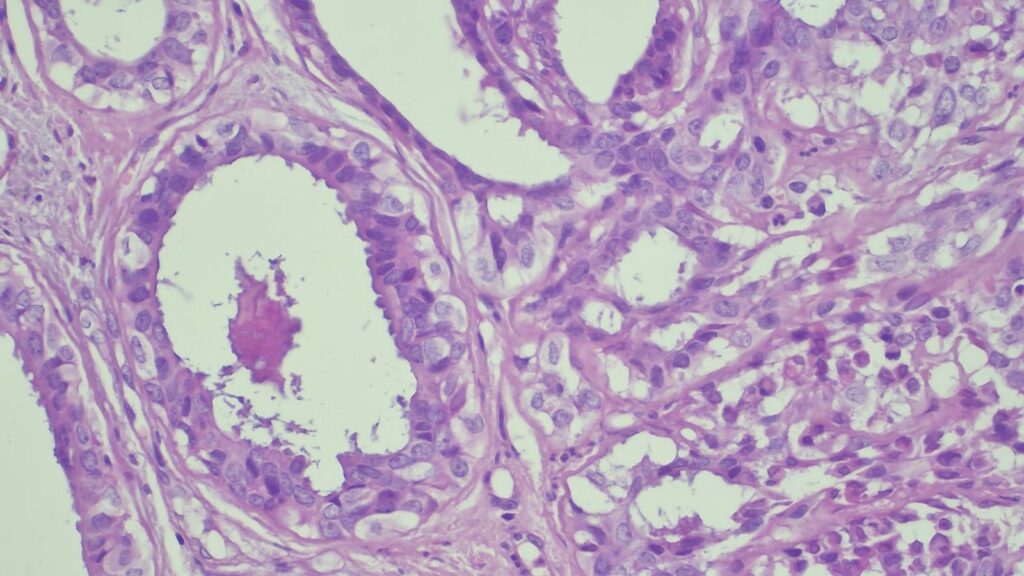
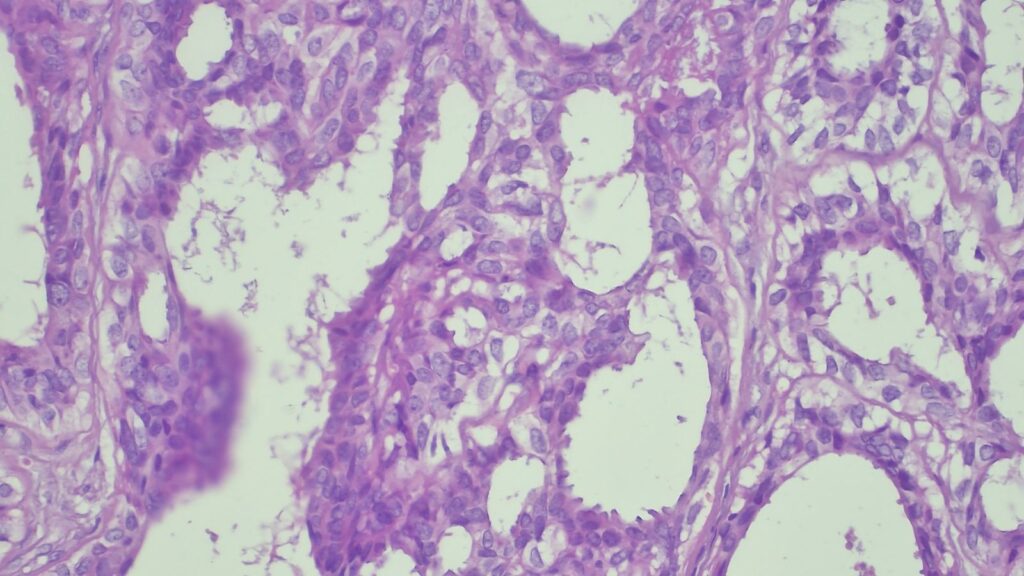
【病理形态学大解密:寻找良性证据】 仔细阅片后,专家指出了以下几个至关重要的形态学特征(见附带病理切片图):
✅ 腺体发育良好,呈圆形和分叶状结构。 ✅ 边缘虽略不规则,但整体呈推挤性(pushing)和局限性生长。 ✅ 无弥漫性浸润结构。 ✅ 无促结缔组织增生性间质反应(No desmoplastic stromal reaction,这是排除浸润癌的核心点)。 ✅ 细胞学形态温和(Bland cytology)。 ✅ 在慢性炎症和纤维化的背景下,仅见单个典型的核分裂象。 在病变外周,腺体表现出被瘢痕样间质压迫和塑形的特征,而不是破坏性或浸润性生长。
🔬 【免疫组化(IHC)进一步证实良性】
CK7: 阳性 (+) CK20: 阴性 (-) p53: 野生型表达模式 Ki-67: 增殖指数极低 🎯 【最终诊断】 综合所有特征,该病变最符合与慢性肛瘘相关的良性/反应性腺体组织,极有可能是被闭塞/嵌顿的肛腺或肛管残余(Entrapped anal gland or duct remnant),而非腺癌!
💡 【Clinical Pearls / 临床经验总结】
警惕慢性炎症的“伪装”:慢性肛瘘会将原本正常的肛腺或导管残余包裹,并将其推挤移位至皮下深层组织。这种“异位”在显微镜下极易模仿恶性肿瘤。 鉴别要点速记: 看到圆形、分叶状的结构,更倾向于良性嵌顿。 **缺乏间质促纤维增生反应(Desmoplasia)**是反对浸润癌的强有力证据。 偶尔出现的核分裂象可能是反应性的,不必过度恐慌。 记住一句话:整体结构特征的判断,重于主观的焦虑(Architecture > anxiety)。
(本文病例及病理切片资料编译自海外病理专科分享)